Iako je kortizol evolucijski razvijen kao mehanizam preživljavanja, njegova dugotrajno povišena razina do koje dolazi zbog suvremenog načina života obilježenog kroničnim stresom, može imati brojne negativne posljedice na zdravlje; Ana Močić, mag.pharm., univ.spec. kliničke farmacije; inPharma br. 99, rujan/listopad 2025.
Danas znamo da su nadbubrežne žlijezde ključne komponente endokrinog sustava. One svakodnevno djeluju proizvodeći hormone presudno važne za zdravlje, uključujući adrenalin i kortizol te hormone koji reguliraju proizvodnju spolnih hormona kao što su estrogen i testosteron.
Stres je primarni okidač koji nadbubrežne žlijezde tjera na proizvodnju dodatnih količina hormona kao što je adrenalin, a taj višak adrenalina pomaže da preživimo svaku krizu u kojoj se nađemo. Problem nastaje kada se svakodnevno ili predugo nalazimo u stanju prevelike izloženosti stresorima, nakon čega i funkcija nadbubrežnih žlijezda prelazi u stadij preopterećenosti. U stanju “pregorijevanja” nadbubrežne žlijezde počinju proizvoditi premalo ili previše hormona, uvodeći organizam u potpuni disbalans, sa svim simptomima koje on nosi. Iako taj problem postoji oduvijek, danas je dodatno naglašen zbog učestalosti – više od 80% ljudi doživjet će iscrpljenost nadbubrežnih žlijezda više puta tijekom života.
O kortizolu i stresu pobliže
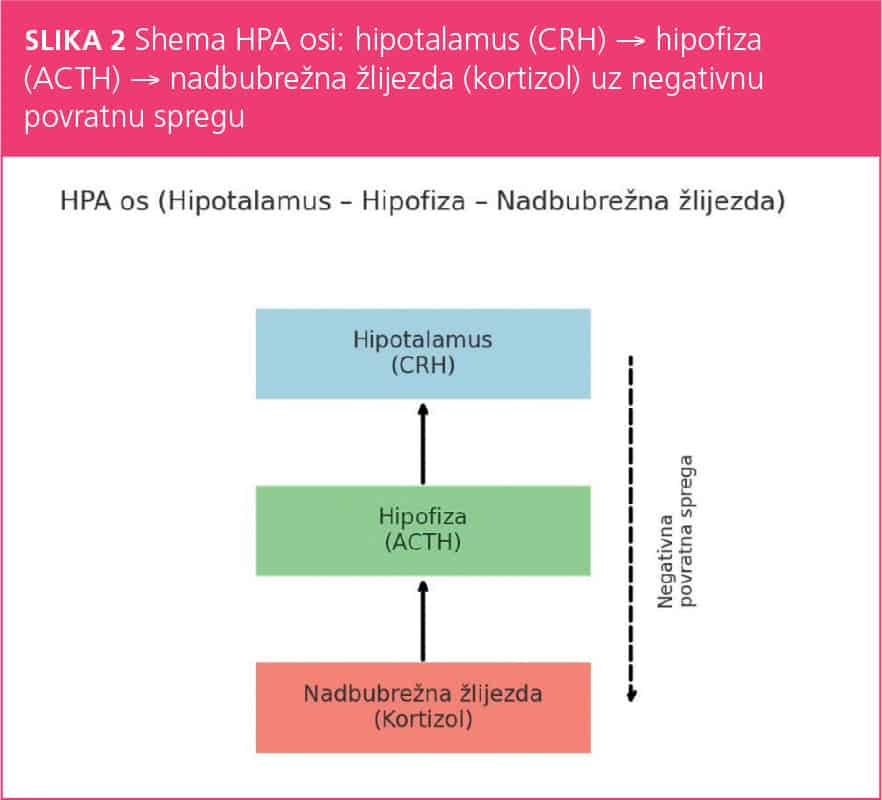
Stres je stanje unutarnje neravnoteže i narušene homeostaze organizma, što je rezultat odgovora organizma na štetni podražaj. U odgovoru na stres postoji inicijalna “faza alarma” nakon koje slijedi “faza adaptacije” na stres s dugotrajnom reakcijom putem osi hipotalamus-hipofizna-adrenalna žlijezda (HPA) osovine. Glavni elementi te osovine su hipotalamus i hormon CRH (Corticotropin Releasing Hormone) kojeg on izlučuje, zatim hipofiza s ACTH (adrenokortikotropin) te kora nadbubrežne žlijezde koja izlučuje hormon stresa, kortizol.
U prvoj fazi adaptacije uključuju se kompleksni emocionalni, kognitivni i bihevioralni odgovori. Katekolamini nastali u inicijalnoj fazi stimuliraju hipotalamus na sekreciju CRH koji pak stimulira hipofizu na lučenje ACTH, a on zatim potiče nadbubrežnu žlijezdu na sekreciju steroidnog hormona kortizola. On inhibira katekolamine i sve neurohormone HPA-osi preko glukokortikoidnih receptora, te tako preuzima zaštitnu funkciju i na taj način smiruje organizam, vraćajući pobuđene funkcije u normalu.
U drugoj fazi adaptacije dolazi do trajnog oštećenja homeostatskih mehanizama, što nastaje u slučajevima kada je stresor prejak, ako se ponavlja ili predugo traje. Odgovor HPA-osi ovisit će o jačini i vremenu djelovanja stresora te o sposobnosti sustava da kompenzira stres.
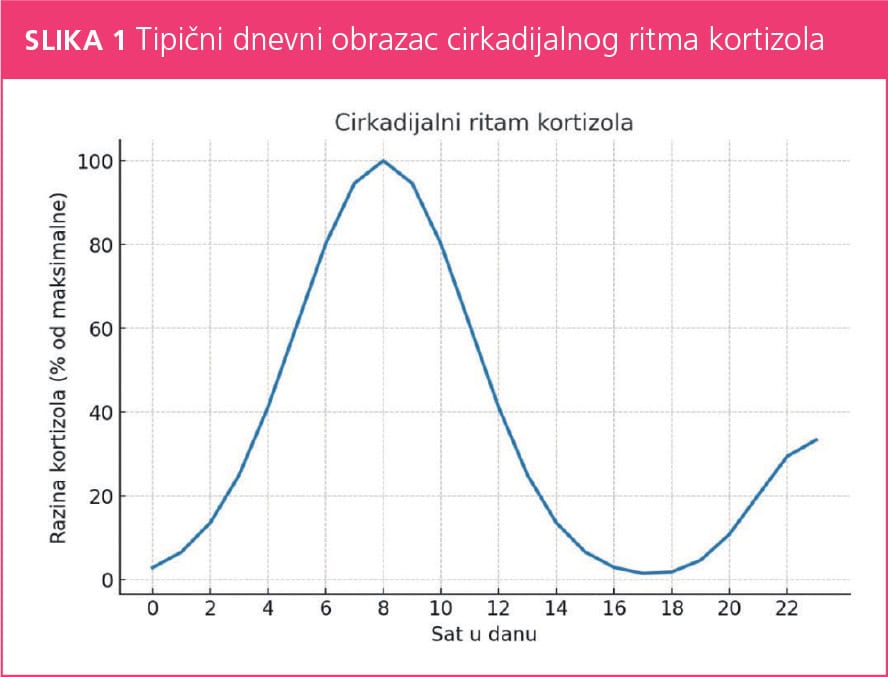
Dnevna sekrecija kortizola slijedi cirkadijalni ritam – najviša koncentracija je ujutro neposredno nakon buđenja, dok razina postupno pada tijekom dana i noći. Iako je evolucijski razvijen kao mehanizam preživljavanja, suvremeni način života obilježen kroničnim stresom rezultira dugotrajnim povišenjem razine kortizola, što može imati brojne negativne posljedice na zdravlje.
Uloga glavnih hormona nadbubrežnih žlijezda
Glavni hormoni nadbubrežnih žlijezda su adrenalin koji priprema organizam za borbu ili bijeg, kortizol koji pripada istoj skupini lijekova kao što su prednizon i kortizon, te DHEA (dehidroepiandrostendion).
. Uloga kortizola
Metabolizam – Kortizol je ključan regulator energetskog metabolizma. Njegovi učinci uključuju: povećanje glukoneogeneze u jetri (sinteza glukoze iz ne-ugljikohidratnih izvora – aminokiseline, glicerol); povećanje razgradnje proteina u mišićima, čime se oslobađaju aminokiseline za glukoneogenezu; lipolitički učinak (mobilizacija masnih kiselina iz masnog tkiva); antagonizam inzulinu (smanjenje perifernog iskorištavanja glukoze, čime se glukoza čuva za mozak i vitalne organe).
Imunološki sustav – Kortizol ima izražen imunosupresivni i protuupalni učinak. Inhibira ekspresiju proinflamatornih citokina, smanjuje proliferaciju limfocita T i B te migraciju leukocita. Smanjuje vaskularnu permeabilnost, čime ograničava upalni edem. Ti učinci temelj su široke primjene kortikosteroida u medicini – od autoimunih bolesti do transplantacije organa.
Kardiovaskularni sustav – Kortizol održava vaskularni tonus i krvni tlak povećavajući osjetljivost krvnih žila na kateholamine. Djelomično utječe i na zadržavanje natrija, čime sudjeluje u regulaciji volumena cirkulacije.
Središnji živčani sustav – Kortizol modulira raspoloženje, budnost i kognitivne funkcije. Normalne razine podržavaju učenje i pamćenje, dok povišene ili kronično neregulirane koncentracije mogu izazvati anksioznost, depresiju i poremećaje spavanja.
Ostale funkcije – Kortizol sudjeluje u sazrijevanju pluća tijekom fetalnog razvoja (stimulacija sinteze surfaktanta); utječe na metabolizam kostiju (povećava resorpciju kosti i smanjuje sintezu kolagena); regulira ravnotežu vode i elektrolita.
Važno je naglasiti da se u slučaju viška kortizola u organizmu svi navedeni učinci mijenjaju i stvaraju zdravstvene probleme. Višak u krvi može uzrokovati:
- smanjeno iskorištavanje glukoze u stanicama i povišenje šećera u krvi;
- smanjenu sposobnost tijela za sintezu bjelančevina;
- ubrzano propadanja bjelančevina, što slabi mišiće i izaziva osteoporozu;
- blokiranje učinka spolnih hormona;
- povećanje rizika za visok tlak, srčane bolesti i visoku razinu kolesterola;
- slabljenje imunološkog sustava;
- izazivanje alergija, infekcija i malignih tvorevina.
. Uloga DHEA
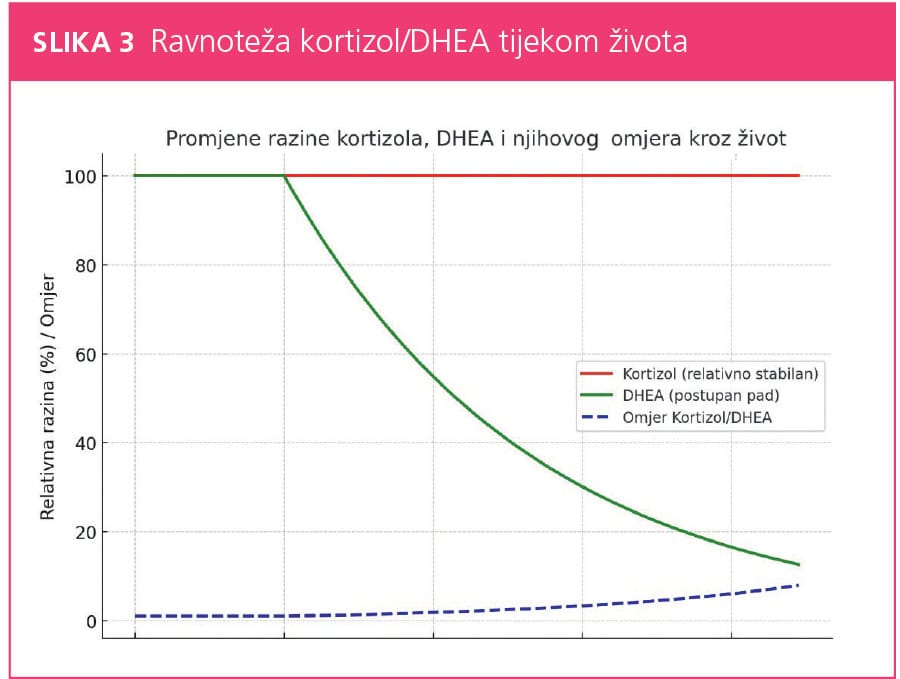
Dehidroepiandrostendion i njegov sulfatni oblik (DHEA-S) su steroidni hormoni koje primarno sintetizira zona reticularis kore nadbubrežne žlijezde, a u manjoj mjeri gonade i središnji živčani sustav. Prekursor je većine androgena i estrogena u perifernim tkivima. Sekrecija DHEA započinje u djetinjstvu (adrenarha) i dostiže vrhunac u ranim 20-im godinama, nakon čega postupno pada do 70. godine, kada razina može pasti i za više od 80%. Taj pad naziva se adrenopauza i povezuje se s procesom starenja, osteoporozom, kardiovaskularnim bolestima i smanjenim imunitetom, zbog čega se DHEA povezuje sa zdravim starenjem.
Metabolički gledano, DHEA poboljšava osjetljivost na inzulin, smanjuje nakupljanje visceralne masti i stimulira osteoblastičnu aktivnost, što pridonosi očuvanju koštane mase. Djeluje imunomodulatorno, antagonizirajući imunosupresivne učinke kortizola i stimulirajući aktivnost prirodnih ubojica i lučenje protuupalnih citokina. Kao neurosteroid utječe na raspoloženje, kognitivne funkcije i neuroprotektivne procese, dok se na kardiovaskularnoj razini povezuje s povoljnim učinkom na endotel i smanjenjem rizika ateroskleroze.
Kortizol – DHEA balans
Unatoč zajedničkom porijeklu, kortizol i DHEA djeluju funkcionalno suprotno: kortizol mobilizira energijske rezerve i potiskuje imunološki odgovor, dok DHEA djeluje anabolički, imunostimulativno i protektivno. Ravnoteža između ta dva hormona ključna je za adaptaciju organizma na stres zbog čega se njihov omjer sve češće koristi kao marker kroničnog stresa i biološkog starenja. Povišen omjer (visok kortizol, nizak DHEA) tipičan je za dugotrajni stres, depresiju, kardiometaboličke bolesti i imunološku disfunkciju. Tijekom starenja dolazi do fiziološkog pomaka u tom omjeru: dok kortizol ostaje stabilan ili se blago povisuje, DHEA naglo opada nakon trećeg desetljeća života, što dovodi do trajnog disbalansa. Omjer raste s dobi, što odražava sve veći disbalans povezan s kroničnim stresom, starenjem i većim rizikom od bolesti.
Mjerenje omjera kortizol/DHEA u serumu ili slini koristi se u dijagnostici disfunkcija HPA osi i u istraživanju kroničnog stresa. U psihijatriji se koristi za procjenu otpornosti na stres i procjenu rizika od depresivnih epizoda, dok se u endokrinologiji i gerijatriji istražuje kao potencijalni marker za procjenu biološke dobi i predikciju kroničnih bolesti. Iako se nadomjesna terapija DHEA istražuje kao mogući način uravnoteženja kataboličkih učinaka kronično povišenog kortizola, rezultati kliničkih studija ostaju neujednačeni, a dugoročna sigurnost nije potvrđena. Stoga se omjer kortizol/DHEA u kliničkoj praksi zasad promatra primarno kao dijagnostičko-prognostički parametar, a ne kao izravni terapijski cilj.
Patološka stanja povezana s povišenim kortizolom
. Kronični stres – U suvremenom društvu česta je kronična aktivacija HPA osi zbog psihosocijalnih stresora. To rezultira trajno povišenim kortizolom, što je povezano s razvojem inzulinske rezistencije i šećerne bolesti tipa 2, abdominalne pretilosti, arterijske hipertenzije, ateroskleroze i kardiovaskularnih bolesti, depresije, anksioznih poremećaja i kognitivnog propadanja.
. Cushingov sindrom – Patološko stanje uzrokovano prekomjernom sekrecijom kortizola (endogenom – tumor hipofize ili nadbubrežne žlijezde ili egzogenom – dugotrajna primjena glukokortikoida). Klinička slika uključuje karakterističnu redistribuciju masnog tkiva (centralna pretilost, tzv. moon face i buffalo hump), tanku kožu, strije, slabost mišića, osteoporozu, hipertenziju i hiperglikemiju te povećanu sklonost infekcijama.
Patološka stanja povezana sa smanjenim kortizolom
. Addisonova bolest (primarna adrenalna insuficijencija) – Karakterizira ju razaranje kore nadbubrežne žlijezde (najčešće autoimuno) što dovodi do nedostatka kortizola (i često aldosterona). Simptomi uključuju kronični umor, slabost i gubitak tjelesne mase, hipotenziju i ortostatske smetnje, hipoglikemiju i hiperpigmentaciju kože i sluznica (zbog povećane sekrecije ACTH-a).
. Sekundarna i tercijarna adrenalna insuficijencija – Posljedica poremećaja na razini hipofize ili hipotalamusa (smanjeno lučenje ACTH-a ili CRH-a) ili naglog prekida dugotrajne terapije kortikosteroidima. Klinička slika uključuje umor, slabost i hipoglikemiju, ali bez hiperpigmentacije i poremećaja elektrolita.
Stresori koji utječu na smanjenje funkcije nadbubrežnih žlijezda
Tijekom vremena, povećanje intenziteta i količine stresa znatno će utjecati na rad nadbubrežnih žlijezda. U takvim će se slučajevima pojaviti i brojni različiti simptomi kojima tijelo želi skrenuti pozornost na problem i upozoriti na nužnost promjene nekih aspekata života.
Ako želimo identificirati stresore, možemo ih podijeliti na emocionalne i fizičke. Neriješeni emocionalni stresori su: briga, ljutnja, krivnja, tjeskoba, strah, depresija, nedostatak iskustva užitka, život s osobom koja iscrpljuje (u suvremenoj psihologiji poznat kao život s “emocionalnim vampirom”). Fizički stresori su: pretjerano tjelesno naprezanje, izloženost industrijskim ili drugim otrovima iz okoliša, kronične ili teške alergije, loša prehrana i neuhranjenost, glikemijski stres uslijed konzumacije prevelikih količina ugljikohidrata, prekomjeran tjelesni ili umni rad, kirurški zahvati, nedovoljno sna, traume, ozljede, izloženost ekstremnim temperaturama, zamjena dana za noć, kronični bolovi, kronične bolesti, nedostatno izlaganje sunčevim zrakama.
Testiranje adrenalnog umora
Pojam adrenalni umor (adrenal fatigue) ušao je u širu upotrebu početkom 2000.-ih te opisuje stanje navodne iscrpljenosti nadbubrežnih žlijezda uslijed kroničnog stresa, pri čemu dolazi do poremećaja u lučenju kortizola i DHEA. Osobe koje se u tome prepoznaju obično navode nespecifične simptome poput kroničnog umora, smanjene otpornosti na stres, poremećaja sna, pada imuniteta i kognitivnih smetnji.
Iako je popularan u komplementarnoj i alternativnoj medicini, važno je naglasiti da adrenalni umor nije priznata medicinska dijagnoza te da trenutno nema znanstveno utemeljenih dokaza koji bi potvrdili postojanje takvog sindroma kao zasebnog kliničkog entiteta.
Testiranje koje se u tu svrhu najčešće provodi temelji se na mjerenju kortizola u slini u više točaka tijekom dana. Taj test koristi se da bi se procijenio cirkadijalni ritam kortizola, pri čemu se kod zdravih osoba očekuje najviša vrijednost ujutro neposredno nakon buđenja te postupni pad tijekom dana. U slučaju navodnog adrenalnog umora često se opisuje izravnana krivulja, s manjim jutarnjim porastom i nižim vrijednostima tijekom dana. U nekim protokolima dodatno se mjeri i DHEA (najčešće DHEA-S u serumu) te se izračunava omjer kortizol/DHEA kao potencijalni pokazatelj kroničnog stresa i iscrpljenosti HPA osi.
Međutim, u službenoj endokrinologiji ti testovi nemaju dijagnostičku vrijednost. Standard u procjeni funkcije nadbubrežnih žlijezda ostaje ACTH stimulacijski test (Synacthen test) zajedno s mjerenjem serumske koncentracije jutarnjeg kortizola, 24-satnog kortizola u urinu i, u određenim slučajevima, kortizola u slini. Time se potvrđuje ili isključuje adrenalna insuficijencija kao jasno definirano medicinsko stanje.
Unatoč nedostatku znanstvenog utemeljenja, koncept adrenalnog umora zadržava popularnost među pacijentima i u wellness praksi, ponajprije zato što opisuje skup simptoma s kojima se mnogi identificiraju. S obzirom na to da se simptomi značajno preklapaju s poremećajima spavanja, depresijom, kroničnim stresom i endokrinim disfunkcijama poput hipotireoze, u kliničkoj praksi važno je zadržati diferencijalno-dijagnostički pristup. Istodobno, mjerenje dinamike kortizola i DHEA, iako ne služi za potvrdu adrenalnog umora, može biti korisno u istraživačkom kontekstu kao biomarker stresa i biološkog starenja.
Obnova funkcije nadbubrežnih žlijezda promjenom životnih navika
S obzirom da živimo u vrijeme prekomjernih obaveza koje moramo izvršiti u zadanim rokovima, ponekad je potrebno zastati i revidirati popise koje smo stavili pred sebe, i to na osnovu podjele hoće li nam “napuniti” ili “potrošiti” energiju. Nadalje, san bi trebao biti prioritet za dobro osjećanje i zdravlje, vodeći računa o tome da san prije ponoći puno više obnavlja nadbubrežne žlijezde nego onaj iza ponoći. Tjelovježba je korisna i zdrava ako njen intenzitet nije velik. Naime, naprezanja iznad osobnih granica mogu dodatno oslabiti nadbubrežne žlijezde. Također, bilo bi dobro pronaći izvore opuštanja u vidu aktivnosti koje ispunjavaju ili povećavaju razinu serotonina. Masaža kao pasivna aktivnost uvelike utječe na raspoloženje, jer dodir pomaže u oslobađanju stresa i aktivira parasimpatički živčani sustav. Također smanjuje razine kortizola i povećava razine serotonina, dopamina i NK stanica koje sudjeluju u punom imunološkom odgovoru.
Zašto je dobro jesti svaka dva sata?
Važno je obratiti pozornost na prehranu, birajući zdrave, cjelovite namirnice uz što manje šećer, te izbjegavati kofein i brzu hranu.
Otprilike sat i 30 minuta nakon pojedenog obroka pada razina glukoze u cirkulaciji, što daje signal nadbubrežnim žlijezdama da luči dodatne koncentracije kortizola da bi i dalje ostali aktivni. Većina ljudi jede tri relativno obilna obroka na dan, a takva je praksa za nadbubrežne žlijezde vrlo zahtijevna. Najbolji način za oporavak nadbubrežnih žlijezda bio bi uzimanje laganih, uravnoteženih obroka svaka 2 sata. Česti obroci održavaju uravnotežene razine šećera tijekom cijelog dana, a sve dok razina glukoze na padne, nadbubrežne žlijezde miruju.
Određene vrste voća i povrća štite nadbubrežne žlijezde ili ubrzavaju njihov oporavak jačanjem živčanog sustava, ublažavanjem upala, smanjenjem stresa i pružanjem hranjivih tvari za njihovu zdravu funkciju. Neke od protuupalnih namirnica su: klice, šparoge, divlje borovnice, banane, češnjak, brokula, kelj, maline, kupine, zelena salata i crvene jabuke. Namirnice životinskog podrijetla dodatno iscrpljuju gušteraču i jetru, a u konačnici mogu potaknuti razvoj inzulinske rezistencije.

Esencijalni minerali kao potpora funkciji nadbubrežne žlijezde
Nekoliko je esencijalnih minerala koji podupiru funkciju nadbubrežnih žlijezda, funkcije štitnjače i spolnih steroida. Poznat je slikovit opis te tri hormonske sfere kao tronošca koji ne može stajati ako mu nedostaje jedna noga.
Magnezij jeu kontekstu hormonske ravnoteže mineral presudan za regulaciju svih enzimatskih sustava u organizmu, od kojih su najvažniji povezani sa sposobnošću stvaranja, skladištenja, prijenosa i iskorištavanja energije. Ukratko, za dovoljne razine energije treba imati optimalne razine magnezija. Procjenjuje se da većini ljudi nedostaje magnezija zbog osiromašenog tla i zbog prerade hrane. Također, ako je razina kortizola visoka, puno je veći gubitak magnezija eliminacijom bubrezima. Uz magnezij, potrebno je imati i dovoljne razine kalcija za metabolizam kostiju, rad štitnjače i nadbubrežnih žlijezda. Magnezij regulira i apsorpciju i regulaciju kalcija da ne bi došlo do pojačanog stvaranja kalcifikata ili grčenja mišića. Osim oralnog unosa, važan je i transdermalni unos upotrebom soli magnezijeva sulfata u vidu kupke ili losiona, što se preporučuje primijjeniti nakon fizičke aktivnosti ili prije spavanja.
Jod i selen imaju zavisan učinak. Manjak koncentracije selena utječe na smanjenu sintezu aktivnog oblika T3 (trijodtironin) hormona štitnjače, a s obzirom da T3 sadrži čak 58% joda, utječe i na njegovu smanjenu koncentraciju. Cink je potreban za sintezu svih hormona u organizmu, štoviše kod mnogih ljudi manjak cinka može utjecati na smanjenu sintezu hormona štitnjače. Drugim riječima, bez hormona štitnjače nema ni apsorpcije cinka. Bakar ima presudno važnu ulogu u metabolizmu aminokiseline tirozin kao preteče proizvodnje T4. Krom je dobro poznat kao mineral koji jača osjetljivost i otpornost inzulina te djeluje na razine šećera u krvi i pohranjivanje glukoze.
Vitamin D i sunčeva svjetlost
Vitamin D djeluje na svaku stanicu u tijelu, a presudno je važan za optimalnu funkciju nadbubrežnih žlijezda, štitnjače i hormona te za zdravlje kostiju i cjelokupni imunološki odgovor. Važno je naglasiti važnost prirodne sunčeve svjetlosti koja,
osim sinteze vitamina D reakcijom preko kože, utječe i na stabilnost nadbubrežnih žlijezda. Preporučuje se 10-20 minuta izlaganja tijela suncu, po mogućnosti ujutro, izbjegavajući sunce sredinom dana. Poslije brojnih epidemioloških studija zaključeno je da to smanjuje rizik za neke vrste karcinoma, uključujući one debelog crijeva i dojke, kao i smanjen rizik za razvoj multiple skleroze i drugih autoimunih oboljenja. Smatra se da je 30 minuta izlaganja suncu ekvivalent sintezi 10.000 IJ vitamina D.
Vitamini i nutrijenti u regulaciji kortizola
Značajnu ulogu u regulaciji HPA osi i ravnoteže kortizola imaju i pojedini vitamini i nutrijenti. Oni djeluju kao kofaktori u sintezi i metabolizmu steroidnih hormona, moduliraju stresni odgovor te posredno utječu na imunitet i raspoloženje. Među njima se ističu vitamin C koji sudjeluje u biosintezi kortizola, ali ujedno ograničava njegov pretjerani porast; vitamini B skupine koji podržavaju funkciju nadbubrežne žlijezde i regulaciju neurotransmitera; te omega-3 masne kiseline koje djeluju protuupalno i snižavaju kortizol nakon stresnih podražaja. Zajedničko im je da se u preporučenim dozama općenito smatraju sigurnima, a njihov povoljan učinak na ravnotežu kortizola najbolje se postiže u sklopu uravnotežene prehrane i zdravog načina života. Shematski prikaz (Slika 4) sažima najvažnije mikronutrijente, njihove mehanizme djelovanja i sigurnosne aspekte.
Adaptogene biljke u funkciji regulacije stresa
Termin adaptogen koristi se kako bi se opisalo djelovanje biljnih vrsta koje pokazuju potencijal u stvaranju nespecifične otpornosti organizma na stres i u sprječavanju posljedica kroničnog stresa. Ime su dobili ime po fiziološkom procesu, tj. adaptaciji na okolišne izazovne čimbenike, tj. stresore.
Adaptivni stresni odgovor dio je prirodne sposobnosti organizma da se prilagodi na stresore i preživi, te je kao takav neophodan i poželjan. No, kronični stres taj prirodni mehanizam čini nefunkcionalnim i dovodi do propadanja stanica i razvoja kronične upale, što može dovesti do težih bolesti, posebice onih povezanih sa starenjem. Povjerenstvo za biljne lijekove (Committee on Herbal Medicinal Products, HMPC) pri Europskoj agenciji za lijekove (EMA) definiralo je adaptogene kao netoksične tvari koje djeluju farmakološki nespecifično povećavajući otpornost organizma na širok spektar nepovoljnih bioloških, kemijskih i fizikalnih čimbenika. Pozitivno utječu na normalizaciju rada poremećenih organskih sustava, a njihov učinak ovisi o stupnju patoloških promjena, odnosno izraženiji je što su patološke promjene kompleksnije. Uobičajena paradigma da se jedan lijek upotrebljava za jednu bolest ne vrijedi za adaptogene, jer oni ostvaruju brojne farmakološke učinke i imaju brojne indikacije. Tu široku paletu ostvaruju djelujući na stresni sustav u cjelini (kompleks psiho-neuro-endokrino-imunosnog sustava) kao i na ostale organske sustave uključene u patofiziologiju stresa (mišićno-koštani sustav, kardiovaskularni sustav, gastrointestinalni i genitalni sustav).
Ašvaganda, Withania somnifera (L.) Dunal, Solanaceae, indijski ginseng je biljka koja može narasti do visine od 170 cm, a čiji korijen u tradicionalnoj ayurvedskoj medicini ima dugu povijest upotrebe kao adaptogen. Koristi se najčešće korijen biljke samljeven u prah ili njegovi ekstrakti, a i ostali dijelovi biljke bogati su bioaktivnim tvarima. Među glavnim sastavnicama ističu se triterpenoidi, poznati i kao vitanolidi. Farmakološke studije potvrdile su da je ašvaganda višenamjenska biljka koja ima protuupalna, neuroprotektivna, adaptogena i anksiolitička svojstva te da poboljšava san i pamćenje. Na hrvatskom tržištu dostupna je kao dodatak prehrani u obliku mljevenog suhog korijena i njegova ekstrakta. Kontraindicirana je za trudnice i dojilje, a oprez je potreban uz istovremenu primjenu barbiturata, benzodiazepina i antikonvulziva, kod bolesti štitnjače, dijabetesa i tumora prostate osjetljivog na hormone. Iako postoje studije koje sugeriraju pozitivne učinke na zdravlje djece, preporučuje se samo ako koristi nadilaze potencijalne rizike.
Ružičasti žednjak, Rhodiola rosea L., Crassulaceae je višegodišnja biljka sporog rasta, visine 30-70 cm, koja samoniklo raste u planinskim područjima sjeverne hemisfere na 2.000-2.600 m nadmorske visine. Zbog sve veće primjene, u nekim zemljama smatra se ugroženom vrstom. Kao biljna droga koristi se podanak s korijenjem. Iako farmakološkom učinku pridonose različite tvari svojim sinergističkim djelovanjem, smatra se da su za njenu biološku aktivnost prvenstveno odgovorni glikozidi salidrozid, rozavini te aglikon salidrozida tirozol. Ružičasti žednjak ima dugu povijest upotrebe, naročito na području Rusije i skandinavskih zemalja. Korišten je dugo godina kao tonik i adaptogen te sredstvo protiv umora i stresa. Budući da se smatra adaptogenom, jedna od najčešćih indikacija u kojima se koristi je upravo stres. Trenutačno se u zemljama EU pripravci od ružičastog žednjaka registriraju kao tradicionalni biljni lijekovi i kao dodaci prehrani, u indikaciji privremenog ublažavanja simptoma stresa poput umora i iscrpljenosti. Danas se koriste pripravci koji sadrže tekući i suhi ekstrakt korijena i podanka, a uzimaju se oralno. Ne preporučuju se djeci, osobama mlađim od 18 godina, trudnicama ni dojiljama zbog nedostatka podataka o sigurnosti primjene u tim skupinama. Nuspojave i interakcije nisu poznate.
Ginseng, Panax ginseng C. A. Meyer, Araliaceaeje rijetka samonikla biljka brdskih šuma istočne Azije. Pripravci se rade od kultiviranih vrsta koje se uzgajaju u mnogim zemljama. Primjer je ljekovite biljke široko korištene u antičko doba, koja se i danas primjenjuje. Smatra se da su njegova adaptogena svojstva posljedica ginsenozida. Ekstrakti iz biljke stimulativno djeluju na središnji živčani sustav, povećavaju kognitivne funkcije i funkcije pamćenja, poboljšavaju san i smanjuju umor. Indiciran je za sezonski umor, poticanje radne sposobnosti kod povećanih intelektualnih i fizičkih napora te kod oporavka od bolesti. Pripravke smiju koristiti samo odrasle osobe, i to najduže tri mjeseca, a ako simptomi traju dulje od 2 tjedna ili se pogoršaju tijekom primjene, potrebno je konzultirati liječnika. Ne preporučuje se istovremeno uzimanje s ljekovitim tvarima i napitcima koji sadrže kofein, kao niti primjena s litijem i antidepresivima. Potreban je oprez uz varfarin, imunosupresive i antidijabetike. Dva tjedna prije operativnog ili dentalnog zahvata potreban je prekid uzimanja ginsenga. Trudnice i dojilje trebaju ga izbjegavati. Zabilježene nuspojave blagog su i prolaznog karaktera, a javljaju se nakon konzumacije visokih doza (više od 2 g/dan mljevenog korijena).
Sibirski ginseng,Eleutherococcus senticosus Maxim, Araliaceae, eleuterokokjepuzavi grm rasprostranjen u šumama sjeveroistočne Azije. U fitoterapiji se koristi njegov korijen bogat eleuterozidima. Ekstrakti korijena sibirskog ginsenga stimuliraju imunološki sustav, utječu na prilagodbu na vanjske čimbenike, poboljšavaju psihičko i tjelesno stanje i funkcije pamćenja, djeluju hipoglikemijski i protuupalno. Indiciran je kod sezonskog umora te potreba za jačim umnim i fizičkim radom. Smatra se da adaptogene učinke ispoljava utječući na osovinu hipotalamus-hipofiza-nadbubrežna žlijezda. Njegova primjena preporučuje se tijekom više mjeseci, bez zabilježenih ozbiljnih nuspojava, nakon čega treba napraviti pauzu od barem mjesec dana. Nije ga dobro primjenjivati istovremeno s barbituratima, dok kod primjene s inzulinom treba pojačati oprez prilikom doziranja inzulina. Moguće ga je koristiti kod odraslih i djece starije od 12 godina, a kod mlađih uz korekciju doze prema uputi proizvođača. Ne preporučuje se trudnicama ni dojiljama. Na hrvatskom tržištu sibirski ginseng dostupan je kao dodatak prehrani u obliku praha korijena biljke i njegova ekstrakta.
Klinički dokazi o učinku adaptogenih biljaka
Klinička istraživanja posljednjih desetljeća potvrđuju tradicionalnu upotrebu adaptogenih biljaka u regulaciji stresa i ravnoteže kortizola. U randomiziranoj, dvostrukoslijepoj, placebom kontroliranoj studiji pokazano je da ekstrakt korijena ašvagande značajno smanjuje razine percipiranog stresa i serumskog kortizola, uz poboljšanje kvalitete sna, pri čemu je viša doza dodatno ublažila simptome anksioznosti (Salve et al., 2019.).
Slične rezultate dala je i Rhodiola rosea – Olsson i sur. (2009.) pokazali su da suplementacija ekstraktom te biljke kod osoba pod kroničnim stresom u odnosu na placebo dovodi do smanjenja umora, poboljšanja koncentracije i značajnog smanjenja kortizola u slini nakon buđenja.
Klinička ispitivanja provedena s Panax ginsengom pokazala su smanjenje mentalnog umora, poboljšanje kognitivnih funkcija i povoljan učinak na metaboličke parametre (Kim et al., 2013.) dok studije o Eleutherococcus senticosus-u upućuju na doprinos boljoj psihičkoj i tjelesnoj otpornosti, djelomično putem modulacije HPA osi (Davydov i Krikorian, 2000.).
Sveukupno, ti nalazi podupiru ulogu adaptogena kao komplementarne terapije u smanjenju negativnih učinaka stresa i normalizaciji kortizola, iako su potrebna daljnja istraživanja radi preciznog određivanja optimalnih doza, trajanja primjene i sigurnosnog profila.
Zaključak
Kortizol i DHEA su ključni hormoni nadbubrežne žlijezde, čija je međusobna ravnoteža presudna za adaptaciju na stres, očuvanje imuniteta i zdrav proces starenja. Dok kortizol osigurava mobilizaciju energije i kratkoročnu prilagodbu, DHEA djeluje protektivno i anabolički, ublažavajući štetne učinke kroničnog stresa. Poremećaj te ravnoteže, osobito povišeni omjer kortizol/DHEA, povezan je s razvojem brojnih kroničnih bolesti, psihičkih poremećaja i ubrzanim starenjem.
U održavanju hormonske ravnoteže važnu ulogu imaju zdrav stil života, adekvatan san i tjelesna aktivnost, dok adaptogene biljke te određeni vitamini i nutrijenti mogu predstavljati korisnu potporu. Ipak, njihova primjena ne zamjenjuje medicinsku dijagnostiku i liječenje endokrinih poremećaja, već može biti vrijedan komplementarni pristup u očuvanju zdravlja i otpornosti na stres.
Literatura:
Thau L, Sharma S. Physiology, Cortisol. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023.
Labrie F. Intracrinology. Mol Cell Endocrinol. 1991;78(3):C113–C118.
Maninger N, Wolkowitz OM, Reus VI, Epel ES, Mellon SH. Neurobiological and neuropsychiatric effects of dehydroepiandrosterone (DHEA) and DHEA sulfate (DHEAS). Front Neuroendocrinol. 2009;30(1):65–91.
Joseph JJ, Golden SH. Cortisol dysregulation: the bidirectional link between stress, depression, and type 2 diabetes mellitus. Ann N Y Acad Sci. 2017;1391(1):20–34.
Kaufman JM, Vermeulen A. The decline of androgen levels in elderly men and its clinical and therapeutic implications. Endocr Rev. 2005;26(6):833–876.
Charmandari E, Tsigos C, Chrousos G. Endocrinology of the stress response. Annu Rev Physiol. 2005;67:259–284.
Goodyer IM, Park RJ, Netherton CM, Herbert J. Possible role of cortisol and dehydroepiandrosterone in human development and psychopathology. Br J Psychiatry. 2001;179:243–249.
Baulieu EE. Dehydroepiandrosterone (DHEA): a fountain of youth? J Clin Endocrinol Metab. 1996;81(9):3147–3151.
Endocrine Society. Adrenal Fatigue is not an actual medical diagnosis. Endocrine Society; 2016. Dostupno na: https://www.endocrine.org
Arlt W. Dehydroepiandrosterone and ageing. Best Pract Res Clin Endocrinol Metab. 2004;18(3):363–380.
Heaney JL, Phillips AC, Carroll D. Ageing, depression, anxiety, social support and the diurnal rhythm and awakening response of salivary cortisol. Int J Psychophysiol. 2010;78(3):201–208.
Feldman D, Krishnan AV, Swami S, Giovannucci E, Feldman BJ. Endocrine regulation of skeletal health and disease. Nat Rev Endocrinol. 2016;12(3):150–165
Salve J, Pate S, Debnath K, Langade D. Adaptogenic and anxiolytic effects of Withania somnifera root extract in healthy adults under stress: a randomized, double-blind, placebo-controlled clinical study. Cureus. 2019;11(12):e6466. doi:10.7759/cureus.6466
Olsson EMG, von Schéele B, Panossian AG. A randomized, double-blind, placebo-controlled, parallel-group study of the standardized extract SHR-5 of the roots of Rhodiola rosea in the treatment of subjects with stress-related fatigue. Planta Med. 2009;75(2):105–112. doi:10.1055/s-0028-1088346
Kim HG, Cho JH, Yoo SR, Lee JS, Han JM, Lee NH, Ahn YC, Son CG. Antifatigue effects of Panax ginseng C.A. Meyer: a randomized, double-blind, placebo-controlled trial. J Altern Complement Med. 2013;19(5):432–438. doi:10.1089/acm.2011.0734
Davydov M, Krikorian AD. Eleutherococcus senticosus (Rupr. & Maxim.) Maxim. (Araliaceae) as an adaptogen: a closer look. J Ethnopharmacol. 2000;72(3):345–393. doi:10.1016/S0378-8741(00)00227-0
